Klinten kan ikke skilles fra hveten
Hvorfor en negativ cøliakitest ikke er siste stopp hvis du mistenker at du reagerer på hvete og annet som inneholder gluten
Skrevet av klinisk ernæringsfysiolog Inge Lindseth
I 2013 ble det publisert en studie som tilsynelatende plasserte brorparten av alle «glutensensitive» i hypokonderkategorien. Studien ble av flere brukt som grunnlag for å hevde at den relativt store andelen som anser seg selv som glutenoverfølsom bare har innbilte reaksjoner på mat som inneholder gluten. Som vi skal se litt senere i artikkelen, er det feil å trekke en slik konklusjon.
Gluten, og matvarer som inneholder gluten – to forskjellige ting
Mennesker spiser svært sjelden rent gluten. De som hevder at de reagerer på gluten vet dermed ikke sikkert om det er glutenet de reagerer på, eller noe annet som følger med glutenet. Hvete inneholder gluten og er den matvaren som bidrar med den største mengden gluten i kostholdet.
[…] terminologien non-cøliaki glutensensitivitet (NCGS) kan bli endret til non-cøliaki hvetesensitivitet i nær framtid, selv om dette ville ekskludere andre relevante kornslag som bygg og rug.
– Diagnosis of Non-Celiac Gluten Sensitivity (NCGS): The Salerno Experts’ Criteria
Amylase-trypsin-hemmere er en av flere grupper stoffer som finnes i glutenholdige kornslag som har kjente effekter på blant annet kroppens immunceller, og kan være de egentlige stoffene som «glutensensitive» reagerer på.
Hypokonderstudien
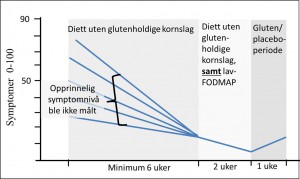
Men, tilbake til studien som skal ha vist at glutensensitive innbiller seg ting. I den første del av studien ble mennesker som mente seg glutensensitive instruert i å spise en diett som både ekskluderte alle glutenholdige kornslag (Det vil si: De fortsatte med den glutenfrie dietten de allerede hadde. Se figur under), samt andre matvarer som er kjent for å kunne gi mageplager (FODMAPs). De fleste pasientene opplevde bedring av denne tilleggsrestriksjonen.
Når de i del to av studien ble utsatt for ukjente mengder av rent gluten, var det ingen forskjell i symptomøkningen i hver av de tre «provokasjonsgruppene»: 1) placebo-diett 2) lav-gluten-diett og 3) høy-gluten-diett. Med andre ord, når forsøkspersonene visste det var en mulighet for at de fikk i seg gluten ble de dårligere igjen, men det hadde ingen sammenheng med hva de spiste, når forsøkspersonene ses under ett. Placeboen var imidlertid myseprotein (et melkeprotein), noe som kan ha bidratt til symptomøkningen, i tillegg til eventuelle betingnings- eller innbilningseffekter.
Det er viktig å merke seg ytterligere to forhold ved denne studien:
- Forsøkspersonene hadde relativt lite symptomer før de startet studien (Husk: før studiestart var de allerede glutenfrie), men nok til at de fikk bedring av å kutte ut FODMAPs. Forverringen de opplevde etter inntak av placebo (altså «melkeplaceboen») representerte altså ikke forskjellen på hvordan de følte seg før de satte i gang med en hvete-, bygg-, spelt- og rugfri diett, sammenlignet med når de spiste placebomaten eller den glutenholdige maten i siste del av studien. Med andre ord viste ikke denne studien at innbilningseffekt forklarer all bedringen pasienten opplevde da de kuttet ut glutenholdig mat, da symptomøkningen ved inntak av placebo ikke var stor nok til å gi samme grad av symptomer som forsøkspersonene hadde før de kuttet ut de glutenholdige kornslagene.
- Forsøkspersonene kalteseg selv glutensensitive. Det er ingen grunn til å forvente at lekfolk skal være klar over en eventuell forskjell på glutensensitivitet og «glutenholdige kornslag-sensitivitet». I denne studien sammenlignet man i den forstand altså pærer med epler. (Dersom placeboen faktisk ikke bidro til symptomøkning, antyder dette at gluten i seg selv ikke er årsaken til symptomene og at det er snakk om innbilningseffekt, men kun når det gjelder gluten. Det kan altså ikke forklare hele symptomforbedringen når det gjelder en diett uten glutenholdige kornslag.)
Innbiller folk seg at de reagerer på matvarer?
Fordi at det helt klart er slik at det er mulig «å lure seg» selv til å tro at man reagerer på et eller annet i miljøet, er det lett å avfeie dem som ikke har noen positiv test å vise til at de bare innbiller seg ting.
Når det er sagt er det grunn til å være skeptisk til en holdning der innbilning er den forklaringsmodellen som man først hopper til når noen hevder at de reagerer på glutenholdig mat. Dette er en lite konstruktiv og virkelighetsfjern tilnærmelsesmåte: Om noen gjentatte ganger for eksempel får diare av å spise glutenholdig mat, og man da blir fortalt at man bare bør fortsette å spise glutenholdig mat – bare fordi man ikke har en test som viser utslag – er det noe som kan synes ganske virkelighetsfjernt for pasienten det gjelder. Det er også virkelighetsfjernt sett i lys av hva forskningen på placeboeffekter har vist, samt at det selvfølgelig er slik at prøver ikke kan avdekke alt som er galt i menneskekroppen.
Nettopp en slik holdning hos fagpersoner kan bidra til pasienter søker seg vekk fra fagpersoner som i utgangspunktet kunne ha gitt kvalitetssikrede råd, for i stedet for eksempel å bestille en matintoleransetest på internett og eksperimentere på egenhånd.
Nyere studier er i tråd med de glutensensitives selvdiagnostisering
I en studie fra 2015 der det ble brukt en annen placebo enn et melkeprodukt, reagerte selvdiagnostiserte glutensensitive med større symptomer på gluten enn på placebo.
I en annen studie, også fra 2015, ble det gjort lignende funn. Forsøkspersoner med irritabel tarmssyndrom (Irritable Bowel Syndrome: IBS) som hadde unngått gluten ble gitt enten gluten eller placebo. Gluteninntak ga klart mer symptomer enn placebo. Denne studiens resultater er altså i strid med den nevnte hypokonderstudien, som også ble utført på IBS-pasienter.
På moten med glutenreaksjoner, eller en faktisk økning?
Forekomsten av NCGS (eller snarere «glutenholdige kornslag-sensitivitet») anslås å være omtrent like stor som cøliaki, i følge én kilde. Det vil si at omtrent 100 000 nordmenn kan lide av NCGS.
Det har vært en klar økning i antallet med cøliaki den siste tiden. Det er uklart hva som er grunnen til det, men en mulig årsak er den siste tids økning av andre stoffer enn gluten (amyalse-trypsinhemmere) i glutenholdige kornslag.
Klinten og hveten
Det er ingen tvil om at cøliakitester eller hvetallergitester som er standard i Norge ikke fanger opp alle som reagerer på glutenholdig mat. Det synes også tydelig at mange som reagerer på gluten, også reagerer på andre bestanddeler av glutenholdige kornslag, samt andre matvarer. Tarmmikrobiomet (bakterier, sopp og og andre mikrober som lever i tarmen) er også forskjellig fra friske hos dem som lider av IBS, cøliaki og flere andre tarmsykdommer og matrelaterte sykdommer. Skal vi forstå disse plagene, og gi pasienter best mulig behandling, er det nødvendig å ta med seg mange ulike aspekter på samme tid.
Når pasienten lider av mageplager eller for eksempel lider av glutenataksi (nevrologiske symptomer etter gluteninntak som ikke trenger å innebære mageplager) bør det være med i vurderingen å finne ut av hvordan mikrobiomet til pasienten er, sørge for at mikrobene i tarmen får riktig mat, hvilke eventuelle andre matvarer pasienten måtte reagere på, redusere stressbelastningen, at immunsystemet styrkes og at andre forhold som måtte gjelde den enkelte pasient blir ivaretatt.
(Artikkelen ble første gang publisert i januar 2016)
Tillegg juli 2018
Det har blitt gjennomført minst én ytterligere studie med omtrent samme problemstilling som i «hypokonderstudien» siden denne artikkelen ble skrevet i 2016. Forskerne bak studien konkluderer med at deres funn svekker gluten som årsak til symptomer hos individer som regner seg selv som sensitive overfor gluten. De kritiserer andre studier (men nevner ikke alle) som har kommet til motsatt konklusjon, men uten å forklare hva som måtte være galt med disse studiene.
Knut Lundin og hans medarbeidere som står bak denne seneste studien, gjennomførte imidlertid studien på minst én måte som gir mer usikre resultater enn studiene de kritiserer. Dette har å gjøre med lengden på perioden forsøkspersonene var glutenfrie før de ble utsatt for glutenprovokasjon. I både «hypokonderstudien» og i Lundins studie var forsøkspersonene glutenfrie i minst seks måneder før de ble med i studien. Dette er en svakhet i studiedesignet. Jo lenger tid det går fra diagnostisering til ny sjekk av riktigheten av diagnosen, desto større sjanse er det for at tilstanden i kroppen har endret seg. Det er også rimelig å anta at å innta matvarer til daglig som gir symptomer gjør at helsetilstanden forverres slik at kroppen blir i enda dårligere stand til å takle stoffer som den i utgangspunktet reagerer på. En lengre periode uten stoffene kan derimot gjøre at kroppen har bedre mulighet til å hente seg inn igjen og bedre takle inntak av stoffene senere.
I minst to av studiene som viste en selvstendig gluteneffekt var forsøkspersonene uten gluten i mindre enn seks måneder, det vil altså si kortere tid enn i studien til Lundin.
Per i dag er det minst fire studier som viser at gluten spiller en selvstendig rolle for symptomer hos individer som mener at de reagerer på gluten, mens Lundins studie og hypokonderstudien er de eneste som indikerer noe annet. Samlet sett synes derfor Lundins konklusjon: «The finding weakens the use of the term “NCGS” and raises doubts about the need for a gluten-free diet in such patients.» å være feil av minst to grunner. Det stemmer altså for det første ikke overens med et flertall av studiene som er gjort. For det andre er det fortsatt ikke slik at det er vanlig å spise gluten isolert fra glutenholdige kornslag. Med andre ord betyr i praksis «glutenfri diett» at man spiser «hvete-, bygg-, rug-, spelt- og emmerfritt». En glutenfri diett vil derfor som oftest inneholde mindre av det som helt tydelig gir plager hos dem med NCGS, enten det er snakk om anti-trypsin-inhibitorer, FODMAP, gluten eller andre stoffer.
Helseforskning gjøres til syvende og sist fordi at det skal komme pasienter til gode. Dermed burde det ha vært poengtert at pasientene som opplever symptomer av glutenholdig mat som oftest har helt rett (men at dette eventuelt kan endre seg over tid).
Det som imidlertid kan trekkes som konklusjon fra studien til Lundin er at mulige matreaksjoner må utredes på en ordentlig måte. Det vil si at ernæringsfysiologer, leger – og andre med formell ernæringsutdannelse – som holder seg oppdatert på forskningen og har klinisk erfaring alltid bør konsulteres før det settes i gang med dietter der matvarer unngås. Da vil det for eksempel unngås at individer setter seg selv på altfor restriktive dietter og holder seg til disse selv om plagene har gitt seg. Lundins studie, sett i lys av de andre studiene som er nevnt her, indikerer indirekte at reduksjon i symptomer etter inntak av gluten reduseres over tid når man ikke inntar gluten i det daglige.
Tillegg april 2021
Ny forskning belyser mer om dette temaet: https://www.nrk.no/rogaland/ny-forskning-fra-universitetet-i-as_-urhvete-gir-hap-for-gluten-intolerante-1.15433215. At det skapes mer oppmerksomhet om endringer i den hveten vi spiser i dag versus den vi spiste før er viktig, slik det gjøres i denne artikkelen. Imidlertid mangler det også her henvisning til forskning som viser at gluten i seg selv kan ha noe å si for symptomene for dem som mener de reagerer på glutenholdig mat uten å ha cøliaki.
Første gang publisert 18. jan 2017.